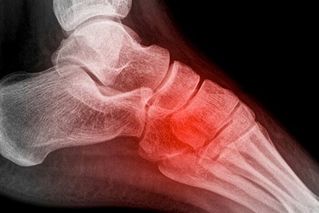
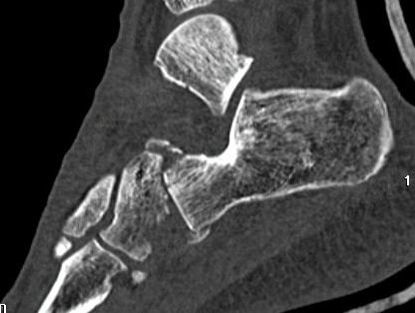
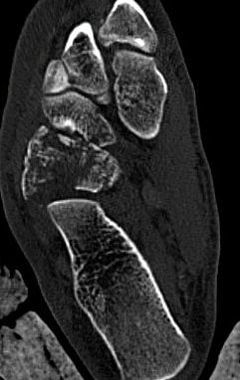
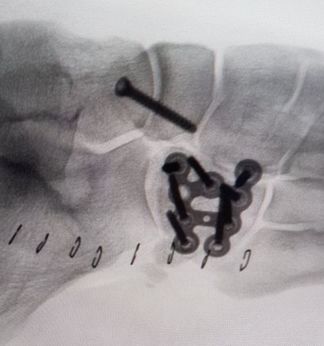
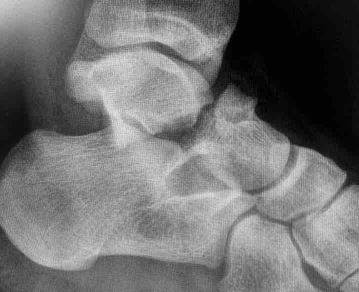
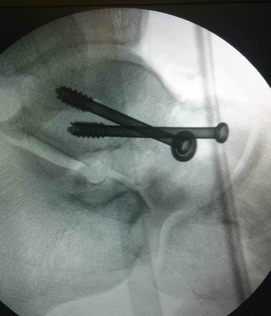
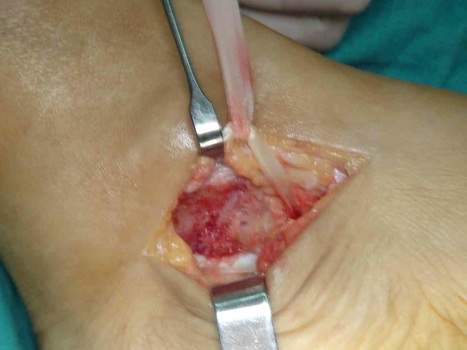
El tratamiento de la fractura de cuboides se realiza en la mayoría de ocasiones mediante una reconstrucción quirúrgica para evitar una artrosis secundaria que puede generar dolor en la zona del pieAutorDr Ballester, especialista en medicina y cirugía el pie y tobillo. Una de las fracturas poco frecuentes en la zona del pie y tobillo, es la fractura de cuboides. Este tipo de fracturas se producen por un traumatismo muchas veces de baja energía o en otras ocasiones de alta energía pero con una eversión forzada del pie. Diagnóstico de la fractura de cuboides La fractura de cuboides es poco frecuente, lo que hace que en muchas ocasiones el diagnóstico se retrase por que en muchas ocasiones se pueda confundir como un esguince de tobillo. La persona presenta mucho dolor en la zona lateral, un poco más inferior que un esguince. El dolor es importante al intentar caminar y al mover el pie. Se produce por un mecanismo de entorsis o de eversión del pie, lo que ocasiona una compresión entre la parte anterior del calcáneo y la base de los metatarsianos produciendo una compresión del cuboides y la fractura de cuboides. La radiografía de perfil muestra normalmente la fractura de cuboides, pero en muchas ocasiones como el diagnóstico inicial era de esguince de tobillo, la radiografía puede no visualizar totalmente el hueso cuboides. Es necesario realizar en todos los casos un TAC de pie para visualizar bien la fractura de cuboides, los fragmentos y la conminución que se puede presentar. La resonancia mostrará un edema en el cuboides pero no ayudará a la planificación del tratamiento de la fractura de cuboides. Es importante valorar las lesiones asociadas a la fractura de cuboides, habitualmente a nivel medial sobre el hueso escafoides. La fractura de cuboides se clasifica en simple o no desplazada y fractura de cuboides articular cuando existe una alteración de la superficie de la articulación con el calcáneo. Tratamiento de la fractura de cuboides La fractura de cuboides con desplazamiento de la superficie articular, precisa ser tratada de forma quirúrgica para realizar una reconstrucción de la superficie articular. Las fracturas no desplazadas o no articulares de cuboides pueden ser tratadas de forma conservadora mediante inmovilización y descarga. El tratamiento quirúrgico de la fractura de cuboides se realizar mediante una incisión en al zona lateral sobre el hueso cuboides. Se realiza una reconstrucción de la superficie articular, en el caso de conminución ósea, es recomendable aportar injerto óseo. La osteosíntesis de la fractura de cuboides se realiza habitualmente mediante una placa anatómica o con tornillos a compresión. En caso de mucha conminución se puede realizar un tratamiento quirúrgico de la fractura de cuboides mediante fijador externo a distracción + osteosíntesis percutánea. Es necesario realizar un periodo de 3 semanas de descarga y posteriormente se puede empezar la carga con una ortesis o bota tipo walker. A las 2 semanas de la fractura de cuboides se puede realizar movilización de tobillo para acelerar la rehabilitación. Secuelas o dolor tras fractura de cuboides
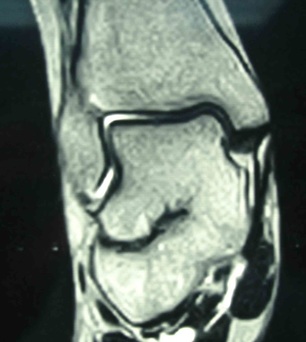
Uno de los problemas que puede ocurrir tras una fractura de cuboides es el dolor en la zona lateral del pie por artrosis o problema articular calcáneo cuboideo. Es preciso realizar un TAC del pie para valorar como esta el cuboides tras la fractura de cuboides. También es importante realizar una gammagrafía para valorar la zona de actividad del pie ya que en muchas ocasiones el dolor puede no ser secundario a la fractura de cuboides. En el caso que se confirme que el dolor del pie tras una fractura de cuboides es secundario a un problema en la zona de la articulación calcáneo cuboidea, es recomendable realizar un tratamiento quirúrgico mediante una artrodesis calcáneo cuboidea.
52 Comentarios
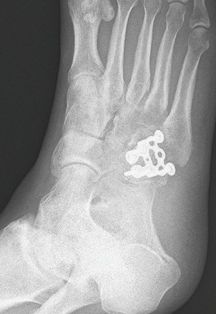
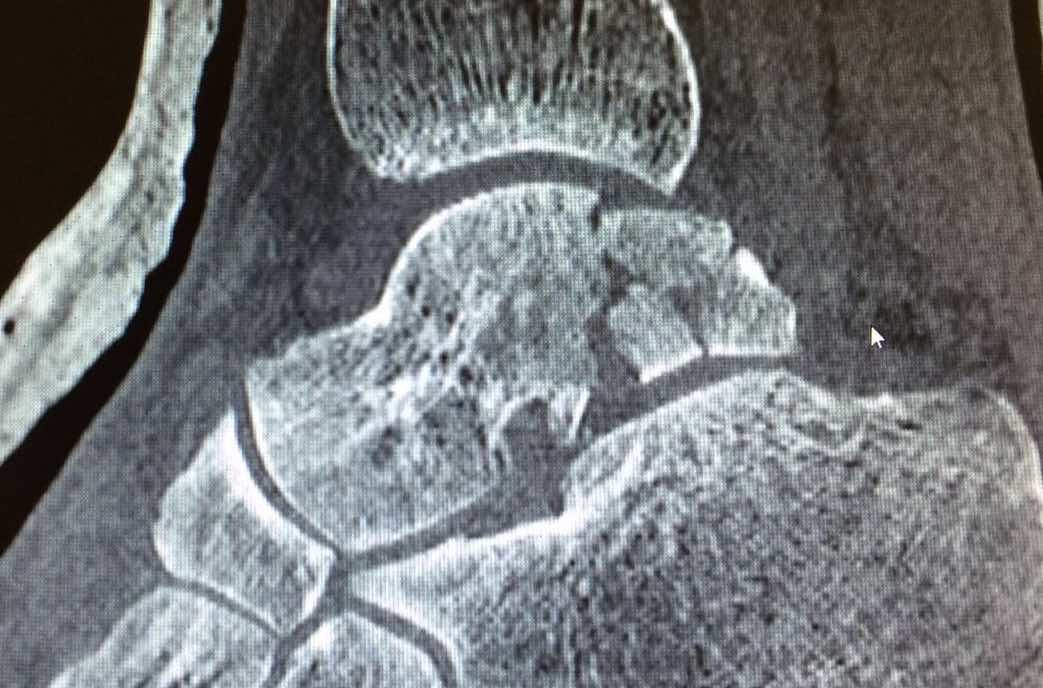
La fractura de astrágalo es una lesión grave que puede producir varias complicaciones a nivel del tobillo. El tratamiento quirúrgico específico es importante para una correcta recuperación. El astrágalo es uno de los principales huesos del tobillo que tiene la función de distribución del movimiento. del tobillo hacia el pie y viceversa. El astrágalo forma parte de tres articulaciones, la del tobillo se articula con la tibia, la subastragalina con el calcáneo y la astrágalo-escafoidea con el escafoides. Así que principalmente el astrágalo tiene una función de movilidad. Otras de las características del astrágalo es la irrigación sanguínea que le llega al hueso que se produce en pocas localizaciones y de forma escasa lo que representa que en caso de fractura de astrágalo desplazadas se puede alterar la sangre que llega al hueso del astrágalo y producir necrosis ósea. La fractura de astrágalo son poco frecuentes y habitualmente producidas tras un traumatismo o accidente de alta energía. Existen varias clasificaciones de la fractura de astrágalo pero básicamente se clasifican en: Fractura del cuello del astrágalo, es la fractura más frecuente Fractura del proceso lateral o medial del astrágalo. Fractura del cuerpo del astrágalo. Estas fracturas pueden ser no desplazadas o desplazadas. En casos más severos las fracturas pueden ser abiertas. Diagnóstico de la fractura de astrágalo. Es necesario una radiografía para el diagnóstico inicial de la fractura de astrágalo. En muy recomendable realizar un TAC del pie para visualizar perfectamente la fractura de astrágalo ya que en ocasiones hay lesiones asociadas o trazos de fractura que no se visualizan correctamente en la radiografía. Tratamiento de la fractura de astrágalo. El tratamiento de la fractura de astrágalo depende básicamente del tipo y localización de la fractura y del grado des desplazamiento. En el caso de fractura de astrágalo desplazadas se recomienda siempre realizar un tratamiento quirúrgico de la fractura. La cirugía de la fractura de astrágalo tiene el objetivo de reducir de forma anatómica la fractura y realizar una fijación mediante tornillos y/o placas. El tratamiento quirúrgico de la fractura desplazada de astrágalo consigue minimizar los problemas asociados a este tipo de fracturas y acortar el tiempo de recuperación del paciente. En el caso de las fracturas no desplazadas de astrágalo existe cierta discusión sobre el tratamiento definitivo. Actualmente se tiende a realizar un tratamiento quirúrgico para acortar el tiempo de recuperación ya que este tipo de fracturas requiere de muchas semanas de inmovilización con yeso. La cirugía de estas fracturas acelera la movilización y la recuperación. El tiempo de recuperación final de las fracturas de astragalo depende del tipo de fractura y de la intervención que se ha realizado. Complicaciones de la fractura de astrágalo.
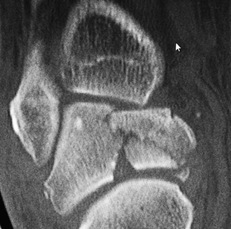
La fractura de astrágalo tiene un pronóstico bueno en caso de fractura de astrágalo no desplazada pero llegar a ser malo y dejar secuelas en caso de fracturas desplazadas El gran papel que tiene el astrágalo en la movilidad del tobillo y del pie y la poca irrigación sanguínea del hueso hacen que una alteración de la funcionalidad del hueso pueda provocar secuelas importantes. Las principales complicaciones de la fractura de astrágalo son. -Pérdida de movilidad del tobillo o de la articulación subastragalina. -Necrosis ósea del astrágalo y colapso de la articulación del tobillo y articulación subastragalina. -Artrosis del tobillo o artrosis subastragalina. En muchos casos estas complicaciones de la fractura de astrágalo precisarán un intervención quirúrgica. La coalición tarsiana es una de las causas de dolor en el tobillo de las personas jóvenes. Se produce una falta de separación en los huesos del retropie. El tratamiento con cirugía puede mejorar mucho el dolor del pie.¿Qué es una coalición tarsiana del pie? Una coalición tarsiana o coalición tarsal es problema que afecta a algunas personas provocando dolor en la zona del retropie o parte posterior del pie. Se produce por una falta de separación o unión anormal de alguno de los huesos que forman parte de la parte del pie llamada retropie. Esta región está formada por los huesos astrágalo, calcáneo, escafoides y cuboides. En la coalición tarsiana se evidencia una unión entre uno de estos huesos del tarso, la más frecuente es la coalición tarsiana calcaneo-escafoidea seguida de la colación tarsiana astrágalo-calcánea. Existen 3 tipos de coaliciones tarsianas según el tipo de unión. La coalición tarsiana ósea llamada sinostosis, la cartilaginosa sincondrosis y la coalición tarsiana fibrosa o sindesmosis, estas últimas son las más frecuentes. Síntomas de la colación tarsiana Los síntomas de las personas que tienen una coalición tarsiana habitualmente aparecen sobre los 9 a 16 años habitualmente. En algunos casos se pueden diagnosticar sobre la década de los 20 o 30 años. En los niños la coalición tarsiana se manifiesta como unas molestias en la zona dorsal del pie o el la zona del arco sobretodo al realizar actividad física o en terrenos irregulares. Normalmente se acompaña de una alteración del arco del pie como el pie plano. En otras ocasiones los síntomas de la coalición tarsiana son esguinces de repetición. En los adultos la coalición tarsiana se manifiesta como dolor persisten en el pie o tobillo normalmente tras un esguince. En la exploración de un niño con coalición tarsiana se aprecia una rigidez de la articulación subastragalina , normalmente un pie plano no flexible y un espasmo o contractura de los tendones peroneos. Diagnóstico de la coalición tarsiana El diagnóstico de la coalición tarsiana se realizar inicialmente con la exploración del pie y valorando los síntomas de la persona. Se ha de pensar en una posible coalición tarsiana ante un dolor crónico persistente en el tobillo asociado a la actividad en un niño o persona joven. La radiografía nos mostrará la coalición si esta es ósea ( sinostosis ). En el caso de coaliciones tarsianas fibrosas o cartilaginosas no se apreciará coalición tarsiana. El TAC permite valorar la coalición tarsiana y aprecia signos indirectos. La RM puede realizar el diagnóstico en el caso de las colaciones tarsianas fibrosas. Tratamiento de la coalición tarsiana
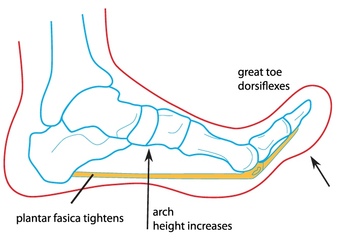
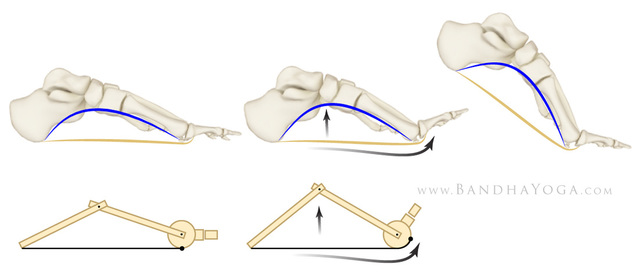
El tratamiento inicial en el caso de coalición tarsiana es el tratamiento conservador. Se recomienda realizar una inmovilización del tobillo durante 4 o 6 semanas aproximadamente con un yeso o una ortesis tipo walker. Posteriormente se recomienda el uso de plantillas adaptadas, zapato blando tipo deportivo y la realización de un programa de rehabilitación para mejorar la musculatura de la pierna. Con este tipo de tratamiento un gran número de pacientes con coalición tarsiana mejoran claramente los síntomas de dolor, sobretodo en la coalición calcáneo escafoidea. En el caso que tras este tratamiento inicial no se mejoren los síntomas de la coalición tarsiana, se recomienda realizar un tratamiento con infiltraciones en la zona del retropie. Estas infiltraciones mejoran la inflamación asociada a la coalición tarsiana. En los casos más severos que no mejoran el dolor en la zona del tobillo, se recomienda realizar un tratamiento quirúrgico de la coalición tarsiana. Existen dos tipos de tratamiento quirúrgico en el caso de coalición tarsiana, la resección o exéresis de la propia coalición o la artrodesis o fusión de las articulaciones afectadas por la coalición tarsiana. Se recomienda realizar un tratamiento de resección de la coalición tarsiana en el caso de pacientes jóvenes o coaliciones pequeñas. Habitualmente se puede interponer grasa o músculo en la zona donde existía la coalición tarsiana. En otras ocasiones esta resección de la coalición tarsiana puede acompañarse de una osteotomía del calcáneo para mejorar el pie plano asociado. El problema de la resección de la coalición tarsiana es la recidiva de la coalición o la persistencia de dolor en la zona del tobillo. Se ha de tener en cuenta que la coalición provoca una rigidez y una inmovilización de los huesos del retropie, que con los años se "acostrumbran" a trabajar de esta forma. Este cambio o incremento de movilidad de los huesos en ocasiones produce más dolor. El otro tratamiento de la coalición tarsiana es la artrodesis o fusión ósea. Es una tratamiento más agresivo que tiene el objetivo de eliminar las superficies articulares y que queden unidas mediante hueso. Se recomienda una triple artrodesis o una artrodesis subastragalina en el caso de grandes coaliciones tarsianas o en el caso de pacientes que tras la primera cirugía de coalición tarsiana, la persona persiste con dolor. El mecanismo de windlass eleva el arco medial del pie a través de la fascia plantar. La alteración de este mecanismo está relacionado con varias lesiones en el pie.La fascia plantar es la estructura que se encuentra en la planta del pie con un inserción en la tuberosidad del calcáneo y otra inserción distal en el complejo metatarso falángico. Una de las principales funciones de esta fascia plantar es la protección de las estructuras neurovasculares y miotendinosas que se encuentran en la planta del pie. Otra de las funciones de la fascia plantar, es a nivel biomecánico, permitiendo el mecanismo de windlass durante la marcha. El mecanismo de windlass permite la elevación y compactación del arco medial del pie, preparándolo para la fase de despegue. Durante esta fase el pie tiene que estar en la posición de bloqueo para poder transmitir toda la fuerza y permitir la elevación o despegue. Este mecanismo de windlass se realiza mediante la fascia plantar. La flexión dorsal del 1 dedo tensa la fascia plantar que a su vez verticaliza el calcáneo y eleva el arco medial adoptando este la posición llamada de bloqueo. En las siguientes imágenes se puede apreciar el mecanismo. (http://www.dailybandha.com ) Este mecanismo se repite miles de veces durante el día al realizar la marcha.
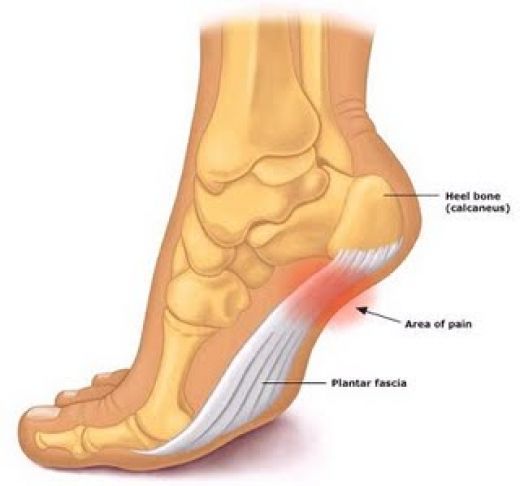
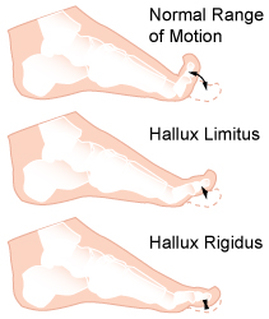
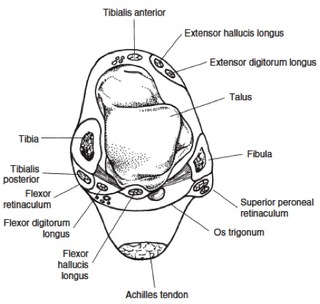
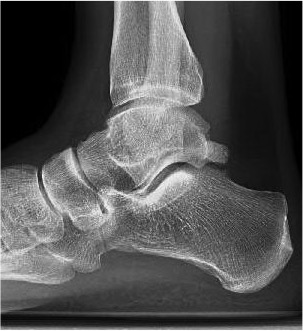
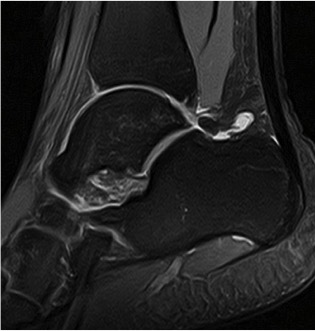
Cualquier alteración de las fascia plantar que ocasiones alguna alteración del mecanismo de windlass en el pie, puede producir dos posibles afectaciones: Fascitis plantar, debido a la sobrecarga en de la fascia plantar en la inserción calcánea. Hallux rigidus, una alteración de la elasticidad de la fascia plantar puede alterar el recorrido de la articulación metatarsofalángica, inicialmente llamado hallux limitus y posteriormente hallux rigidus. Es importante entender este mecanismo de funcionamiento del pie para entender ciertas patologías que pueden originar dolor en el pie. Una de los aspectos más importantes es que será preciso unos estiramientos de la zona de la fascia y del tendón de Aquiles, que forman el conocido complejo Aquileo calcaneo plantar. El síndrome de pinzamiento posterior del tobillo o impingement posterior de tobillo es una lesión que produce un dolor en la región posterior del tobillo por inflamación de la zona.El síndrome de pinzamiento posterior de tobillo conocido como impingement posterior de tobillo, aparece en pacientes deportistas que realizan mucha flexión plantar del tobillo, como se ve en corredores, jugadores de fútbol o bailadoras. Esta continua irritación de la zona posterior del tobillo, puede a la larga inflamar las estructuras del proceso posterior del tobillo produciendo dolor. Este dolor se manifiesta sobretodo al flexionar el tobillo hacia plantar, lo que produce un pinzamiento de la zona posterior. El dolor es puntual como un pinchazo que se puede irradiar a nivel de todo el talón. Con el resto de movimientos del tobillo no se suele presentar dolor. Uno de los aspectos importantes en el síndrome del pinzamiento posterior del tobillo, es entender la anatomía posterior del tobillo ya que lesiones de diferentes estructuras posteriores pueden producir el mismo tipo de dolor. A nivel óseo, la parte posterior del astrágalo tiene una serie de procesos que forman la cola del astrágalo y que en ciertas personas, según variaciones anatómicas pueden generar dolor. Se conoce com os trigonum la alteración ósea a nivel de la cola de astrágalo que es la causa del pinzamiento posterior de tobillo por irritación continua. Al lado de este proceso óseo se encuentra el tendón flexor del primer dedo ( en inglés FHL ), se trata de un tendón muy potente que permite realizar el despegue en el proceso de la marcha y también es una estructura dinámica en el mecanismo de windlass. El tendón pasa por un canal osteofibroso en la zona posterior del astrágalo que en ciertos pacientes con flexiones plantares repetidas puede inflamarse y generar dolor, lo que se conoce como tendinopatía del flexor del primer dedo. Lesiones traumáticas, producidas después de una entorsis o esguince de tobillo, también pueden ser causa de dolor secundarias a lesiones de los ligamentos posteriores del tobillo. Lesiones del ligamento peroneo astragalino posterior a nivel lateral o las fibras posteriores del ligamento deltoideo a nivel medial pueden generar dolor. Es importante en la valoración del paciente con dolor en la región posterior del tobillo, sugestivo de pinzamiento posterior o impingement del tobillo, el diagnostico diferencial de otras posibles lesiones que causan los mismos síntomas. Como causas del dolor en la region posteromedial del tobillo se puede encontrar: -Tendinopatía del flexor del primer dedo -Tendinopatía del tibial posterior -Tendinitis de Aquiles o Bursitis retroaquilea Como causas de dolor en la región posterolateral del tobillo podemos encontrar: - Lesión del os trigonum -Tendinopatía de los peroneos -Fractura del proceso posteolateral del astrágalo -Artropatía subastragalina. Por lo tanto es importante realizar un diagnóstico concreto. Pruebas de imágen para el pinzamiento posterior del tobillo. Se recomienda realizar una radiografía inicial para visualizar el proceso posterior del astragalo y evaluar la presencia de os trigonum o fracturas en esta región. La resonancia magnética es la prueba que más información nos aportará para realizar un diagnóstico preciso. Se puede valorar la parte ósea y los edemas inflamatorios así como las tendinopatías posteriores. La ecografía también tiene un papel diagnóstico en el pinzamiento posterior del tobillo pero más limitado Tratamiento del pinzamiento posterior del tobillo. El primer tratamiento que se recomienda es la rehabilitación o fisioterapia con el objetivo de desinflamar la zona posterior. En caso de no mejora recomiendo realizar una infiltración en la zona posterior, en la gran mayoría de casos, una infiltración es suficiente para que los pacientes puedan regresar a su actividad deportiva. En los casos más crónicos donde exista una persistencia de dolor por el pinzamiento posterior del tobillo, se recomienda la cirugía. Se realiza una exéresis del fragmentos óseo posterolateral del astrágalo, denominado os trigonum. Esta cirugía se puede realizar por vía abierta o por vía artroscópica con resultados similares. Durante el postoperatorio el paciente puede deambular a la semana con el uso de muletas. |
Dr M BallesterTraumatólogo especialista en pie y tobillo y Sport Medicine. Archives
Enero 2024
Categories
Todo
|
- Inicio
- Blog
- Problemas del pie
- Especialista en pie y tobillo
- Orthopedic surgeon in Barcelona
- Contacto
- Fellowship formación en Pie y Tobillo Sports Medicine
- Fellowship Foot and Ankle and Sports medicine
- Politica de cookies
- Politica de privacidad
- FootInnovate
- FORMACION ESPECIALIZADA PIE TOBILLO
- FootExperts FootPills
- Fellowship in Arthroscopy and Sports Medicine
- Curso residentes pie y tobillo
|
Ahora puedes hacer tu consulta
ONLINE sin desplazarte |


 Canal RSS
Canal RSS

