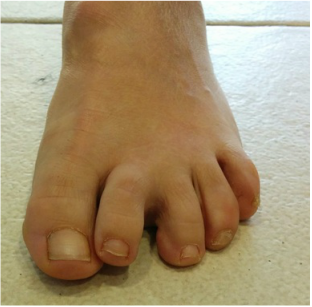
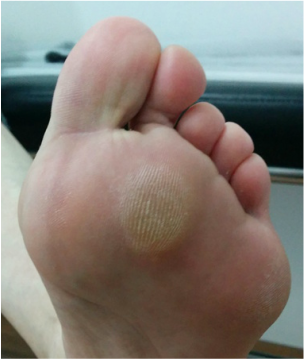
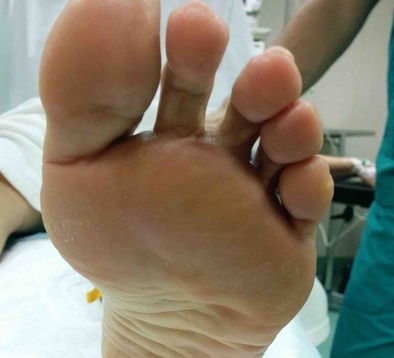
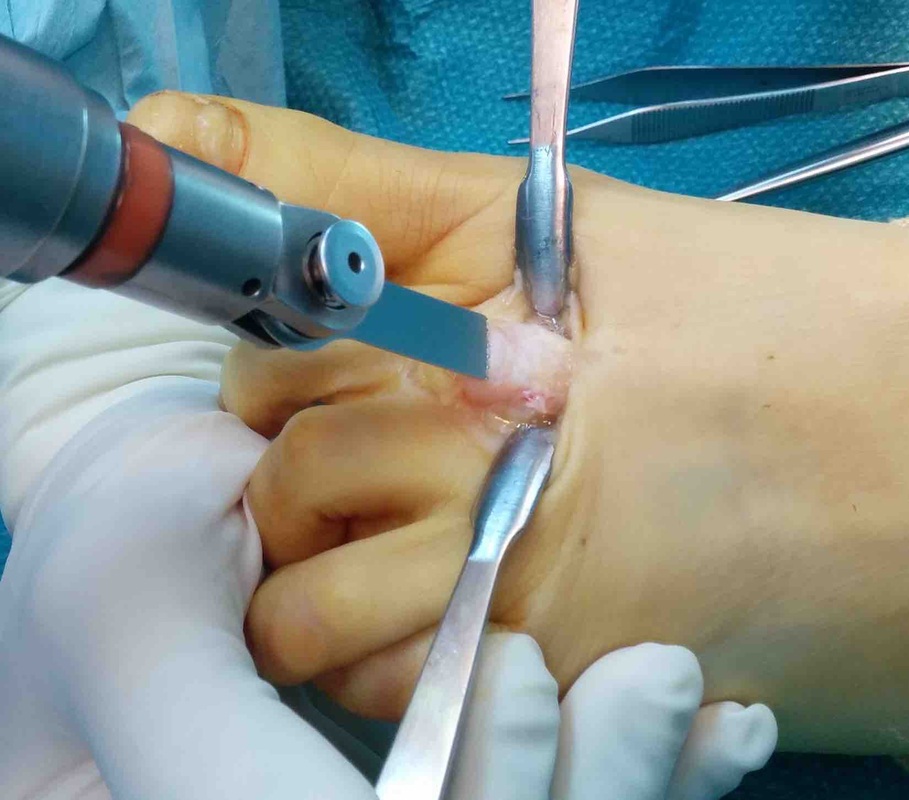
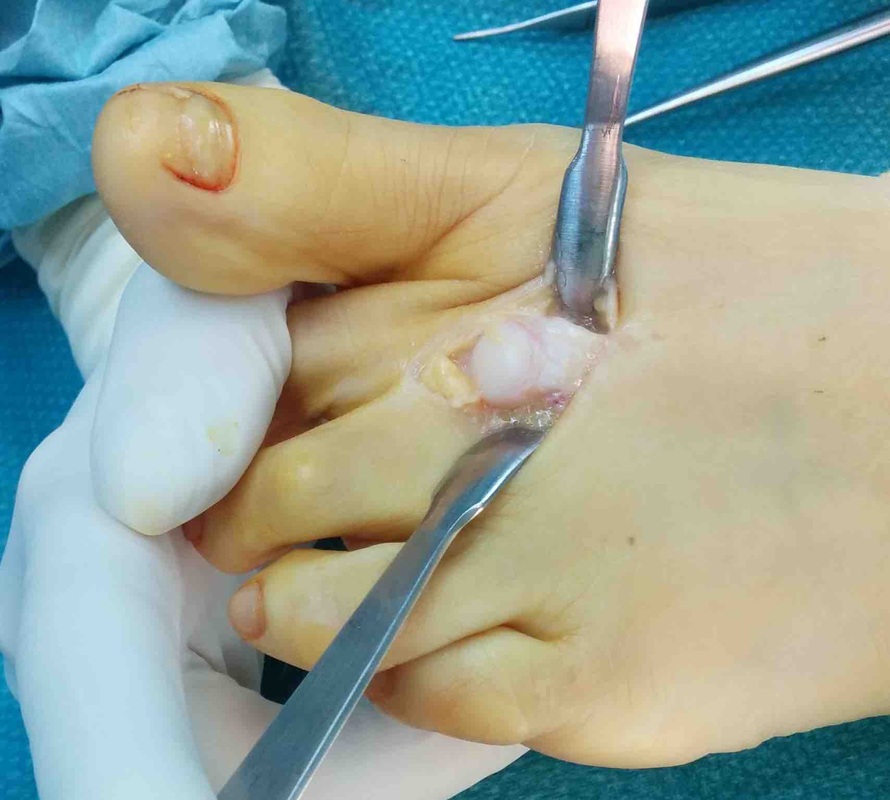
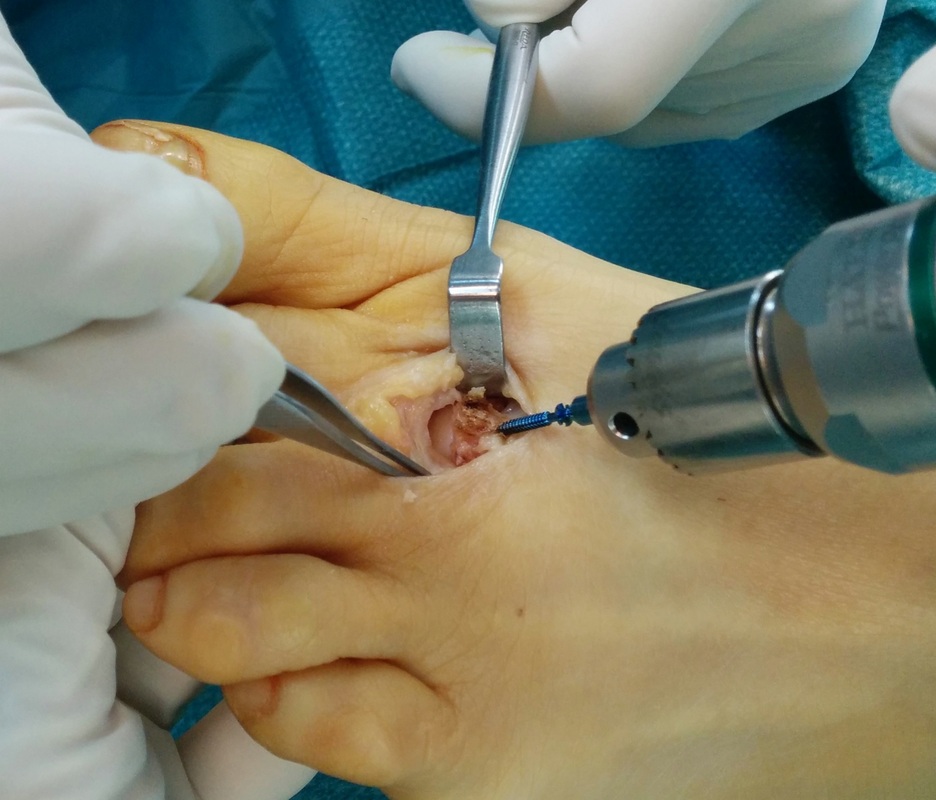
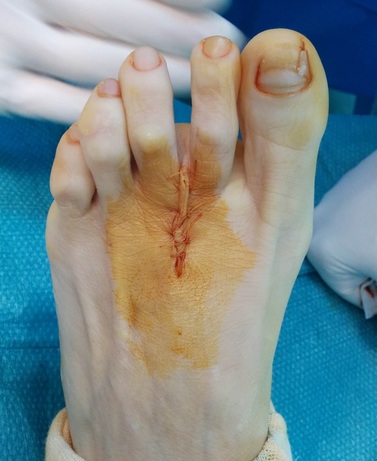
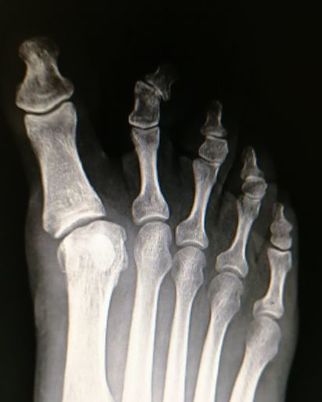
La metatarsalgia es el dolor en la zona anterior del pie, a nivel de la las cabezas de los metatarsianos debido a una causa mecánica o una inflamatoria. Uno de los tratamiento de la metatarsalgia se realiza con osteotomía de weil La metatarsalgia es una causa muy frecuente de de dolor en la zona del pie. Afecta principalmente a mujeres. La metatarsalgia es el dolor que se presenta en la zona anterior del pie, sobre las cabezas de los metatarsianos. Este tipo un dolor que aparece sobretodo al caminar, como una sensación de calor que progresivamente se transforma en dolor intenso y provoca que la persona tenga que parar de caminar. La metatarsalgia se se incrementa con zapatos de tacón o de punta estrecha Habitualmente las personas que tienen metatarsalgia presentan callosidades en la zona de la planta del pie y en muchas ocasiones se acostumbra a asociar a deformidades en los dedos. Existen múltiples causas de metatarsalgia o dolor en la zona anterior del pie. Las principales causas son: - Alteración mecánica del pie que ocasiona una mala pisada como el pie cavo, los metatarsos largos o metatarsos caídos, presencia de juanete... - Lesiones en la articulación metatarsofalángica, como rotura de la placa plantar o afectaciones del cartílago. - Neuroma o neuralgia de Morton. - Fracturas de stress. - Bursitis intermetatarsiana. El tratamiento inicial que se recomienda para la metatarsalgia es el uso de plantillas a medida que tengan una descarga metatarsal. Este tipo de plantillas transfieren la carga en el momento de la marcha y evita que todo el peso se concenre en la zona de las cabezas de los metatarsianos. Con unas buenas plantillas a medida para el pie se consigue una gran mejora en un porcentaje importante de pacientes que presentan metatarsalgia En caso que no se mejore tras el tratamiento con plantillas y en el caso que el dolor sea limitante, se recomienda el tratamiento mediante una cirugía. ¿ Qué tipo de tratamiento quirúrgico se realiza para la metatarsalgia? Existen múltiples técnicas quirúrgicas para el tratamiento de la metatarsalgia, actualmente la técnica más utilizada y que ha demostrado mejores resultados es la osteotomía de weil. Se trata de realizar un corte en el hueso de metatarso conseguir una elevación y un descenso de la cabeza del metatarso. La osteotomía de weil se puede realizar tanto de forma abierta como de forma percutánea, cada unas de las opciones tiene sus pros y sus contras. La osteotomía de weil se puede fijar con un tornillo o en ocasiones, dependiendo del tipo de deformidad se puede dejar sin fijación ósea,. Cualquiera de las opciones técnicas descritas ha demostrado buenos resultados finales para el tratamiento de la metatarsalgia. ¿Qué conseguimos con la osteotomía de Weil? La osteotomía de weil, consigue mediante un corte en el hueso, retrasar y elevar los metatarsianos que están generando el dolor de la metatarsalgia, con lo que después de la operación la carga no se produce en la zona lesionada. En la gran mayoría de ocasiones es necesario realizar el tratamiento del juanete o hallux valgus en el caso que exista, ya que si no se realiza, la metatarsalgia puede recurrir. Puede quedar en algunos casos cierta rigidez de las articulaciones de los dedos. ¿Qué pauta postoperatoria se realiza con la osteotomía de Weil? La osteotomía de weil para el tratamiento de la metatarsalgia se acostumbra a realizar en 2 o 3 metatarsianos. Es un procedimiento relativamente sencillo. -La cirugía se realiza sin ingreso hospitalario. -El paciente puede caminar el mismo de la operación con un zapato postoperatorio. - La movilidad de los dedos se empieza a los 2 o 3 días. -El zapato se mantiene unas 3 semanas. A continuación se puede ver la técnica de la osteotomía de Weil de forma abierta en una paciente con metatarsalgia crónica que no mejoraba con plantillas. Al mes el paciente estaba sin dolor, la callosidad que presentaba desapareció y no preció más plantillas. Uno de los problemas asociado al tratamiento de la metatarsalgia mediante osteotomia de weil es la hinchazon o edema que puede aparecer tras la cirugía. En muchas ocasiones este edema puede durar 2 o 3 meses. Se recomienda realizar un tratamiento mediante drenaje o masajes en la zona.
39 Comentarios
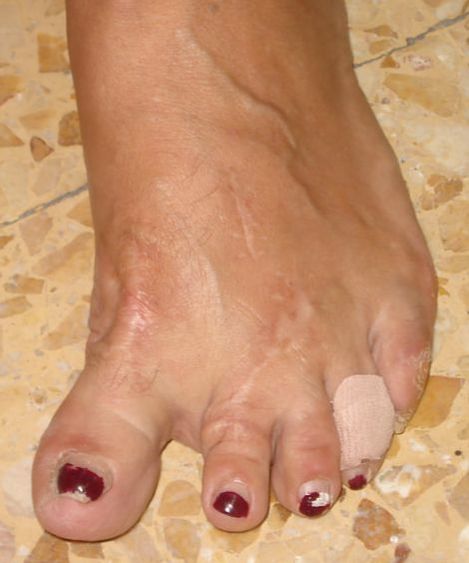
El diagnóstico del hallux varus se realiza con la exploración. Es una deformidad del primer dedo que ocasiona mucho dolor con el calzado. El tratamiento se realiza mediante una cirugía que corrige la deformidad.Las deformidades que efectan al primer dedo son una de las causas frecuentes de dolor en el pie. Los problemas más frecuentes son el hallux valgus o juanete, el hallux rigídus, el hallux limitus y el hallux varus. ¿Qué es el hallux varus? El hallux varus es una deformidad del primer dedo en la que se desvía hacia dentro a diferencia del juanete. Se trata de un problema que causa muchos problemas con el uso de calzado por que cada vez que la persona se pone un zapato el dedo le roza y genera dolor. El hallux varus se produce principalmente después de una cirugía para la corrección del primer dedo como el juanete, se realiza una sobrecorrección de la deformidad que puede conducir al un hallux varus. Otras causas que pueden originar un hallux varus son un traumatismo previo que pueda lesionar las estructuras estabilizadoras laterales. También se pueden producir en el caso de artropatías inflamatorias como las artropatía psoriasica. Es muy poco frecuente el hallux varus congenito. Diagnóstico del hallux varus El diagnóstico del hallux varus es principalmente clínico. En la exploración física se evidencia una deformidad del primer dedo que se desvía para dentro a diferencia del juanete que se desvía hacia fuera. Se recomienda realizar una radiografía de frente y perfil del pie en carga para valorar la deformidad y la angulación metatarso-falángica. Tratamiento del hallux varus
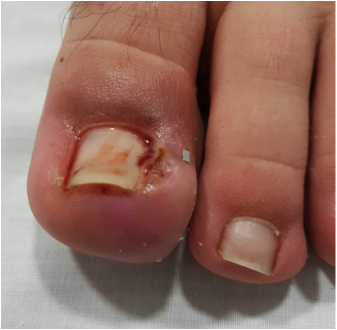
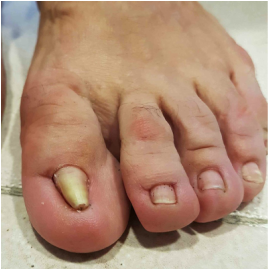
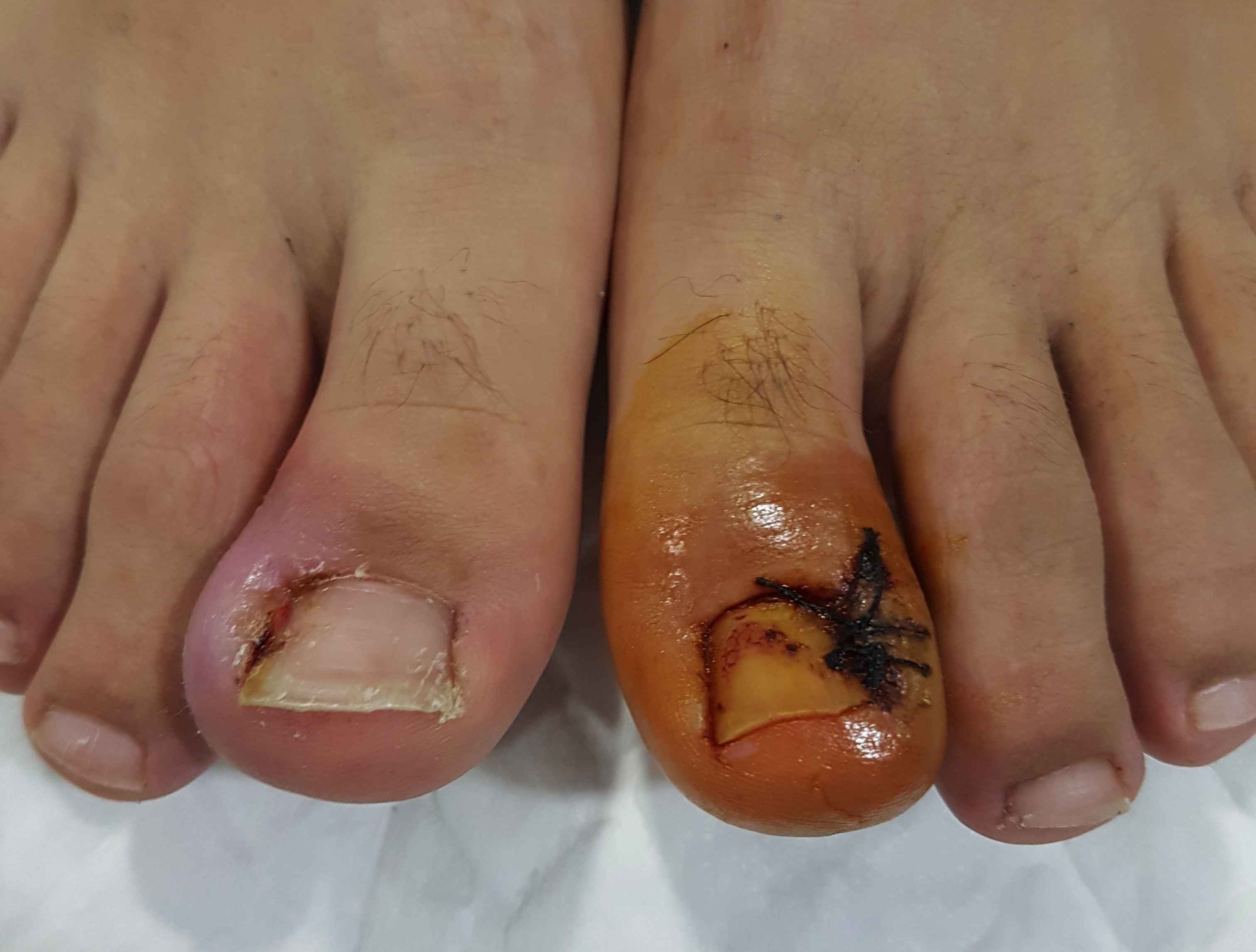
Inicialmente se recomienda un tratamiento conservador para el hallux rigidus. Un cambio del tipo de zapato con una horma delantera ancha y un tapping o sindactilia entre el primer y el segundo dedo pueden ayudar en gran medida a mejorar el dolor del hallux varus con este tipo de tratamiento. En el caso que el tratamiento inicial no mejore el dolor del hallux varus se recomienda realizar un tratamiento quirúrgico. Existen varias técnicas para la corrección de la deformidad. En general se recomienda realizar unas osteotomías en el metatarsiano y/ o la falange. Además se recomienda un refuerzo lateral con transferencia del tendón abductor o el uso del tendón extensor. En los casos más severos que pueden presentar artopatía de la articulación se recomienda realizar una artrodesis. El tiempo de recuperación tras una cirugía de hallux varus varía pero puede ser similar a la recuperación de un hallux valgus y las complicaciones también similares. Oscila entre 3 y 6 semanas. La uña encarnada en el pie es uno de los problema más frecuentes de dolor en los dedos del pie. La inflamación y la infección de la región periungueal es la causa del dolor.La uña encarnada del pie se produce por una alteración del crecimiento de la uña que queda enterrada en la piel del dedo del pie, esto produce dolor, edema e inflamación. Si esto persits e incluso se puede producir una infección en el borde periungueal, lo que se conoce como uña encarnada infectada. Causas de la uña encarnada Existen varias causas que pueden provocar la uña encarnada, la principal causa es el tipo de uña que tiene cada persona, las uñas curvadas o grandes son un factor de riesgo para desarrollar una uña encarnada, otras causas como el corte no adecuado de las uñas, el uso de zapatos estrechos, la contusión en el dedo son otras de las causas que pueden producir una uña del pie encarnada. Los problemas a nivel de las uñas pueden ocurrir tanto en personas mayores como en niños. Síntomas y diagnóstico de la uña encarnada del pie.
Los principales síntomas de la uña encarnada es el dolor en la parte lateral o medial de la uña junto a la zona de la piel, progresivamente se va desarrollando aparte del dolor un enrojecimento de la zona. Si no se trata adecuadamente puede acabar infectándose la zona lo que incrementa mucho el dolor pudiendo supurar y genera mala olor El diagnóstico de la uña encarnada es básicamente clínico o por la inspección de la uña. Es importante para el tratamiento si existe una infección de la uña del pie encarnada. Tratamientos que se recomiendas Se recomienda realizar un tratamiento adecuado y de forma precoz en el caso de sospechar una uña del pie encarnada ya que si esperamos mucho puede infectarse y precisar el uso de antibióticos. El principal tratamiento es el buen corte de la uña del pie. Se prefiere un corte recto, en el caso que la uña esta muy curvada se recomienda profundizar el corte. Si es muy difícil realizar el corte de las uñas es importante que esta tarea la realice un profesional como el podólogo. Otra forma de evitar un problema a nivel de las uñas es el uso de zapato ancho que no presione las uñas. Tratamientos naturales recomendados a nivel de las uñas Se recomienda el lavado o inmersión del pie en agua caliente pudiendo añadir clorina para desinfectar. De esta forma se ablanda la uña y se puede realizar una limpieza de la zona periungueal y un corte de la misma. A parte de clorina, también se puede emplear agua con sal o otras soluciones con el agua para limpiar y desinfectar la zona. Una de las partes claves del tratamiento de la uña encarnada es mantener siempre la zona bien seca. Se recomienda el uso de un pequeño algodón entre la uña y la pie para dejar espacio y secar. El uso de cremas con poder antisépticas como el yodo, el furacin y otras similares dan buenos resultados en el tratamiento local de la uña del pie encarnada. Si se aprecia una infección en la zona de la uña se recomienda el uso de cremas con antibiótico para controlar la infección. Tratamiento quirúrgico que se recomienda. En los casos de uña encarnada que no se mejora con los tratamientos previamente descritos, se recomienda realizar un tratamiento quirúrgico. La cirugía ofrece buenos resultados para estos problemas y sobretodo elimina el dolor. Se realiza una cirugía bajo anestesia local del dedo con el uso de isquemia para evitar el sangrado. La técnica más frecuente en el caso de uña del pie encarnada es la matricetomía parcial de la zona afecta junto al desbridamiento de la parte peringueal. Se cierra la herida con unos puntos. Se trata de una cirugía sin ingreso que el paciente sale caminado con el uso de un zapato postopertorio adecuado. Es habitual el sangrado después de la cirugía, por eso se realizar un vendaje abultado. A la semana realizamos una cura de la herida y a los 15 dias se retiran los puntos. Habitualmente sobre las 4 semanas la herida y la zona donde existía la uña del pie encarnada están curados. En los casos más severos o con una importante infección se puede valorar la exéresis completa de la uña. A los 3 o 4 meses se recupera nuevamente la uña. La maniobra de Thomson es la principal maniobra de exploración para el diagnóstico de una rotura del tendón de Aquiles. Permite valorar la integridad del tendón ante la sospecha de una rotura del tendón de AquilesLa maniobra de Thomson es clave para el diagnóstico clínico de la rotura del tendón de Aquiles en pacientes que han presentado una lesión en la parte posterior de la pierna. Es muy importante valorar en el caso de dolor agudo de la zona posterior de la pierna las diferentes causas que pueden producir el dolor. Valorar una posible rotura muscular a nivel de los gemelos, una rotura del tendón de Aquiles, una trombosis venosa profunda o una rotura del quiste de Baker. Las roturas del tendón de Aquiles son muy frecuentes tanto en personas que realizan deporte como en personas más sedentarias. La persona nota un tirón fuerte en la zona posterior de la pierna que le ocasiona mucho dolor y limitación para caminar. Es importante valorar siempre el tendón por que en ocasiones estas roturas no se dignostican y son tratadas como una rotura muscular. En la exploración clínica se evidencia: -Signo del hachazo en la zona del Aquiles, se palpa el defecto donde se ha producido la rotura. -Hinchazón y hematoma en la zona posterior de la pierna -Realizamos la maniobra de Thompson para confirmar el diagnóstico clínico. La maniobra de Thompson, se realiza al apretar el complejo gastrocnemio y soleo con la mano y valorar el movimiento del pie. En el vídeo se puede apreciar como se realiza una maniobra en una pierna sin ninguna lesión del Aquiles y también una maniobra de Thompson positiva para rotura del tendón de Aquiles en una paciente que presenta una rotura completa del tendón de Aquiles. El diagnóstico de la rotura del tendón de Aquiles se confirma mediante una ecografía o una Resonancia magnética. El tratamiento definitivo de la rotura del tendón de Aquiles puede ser conservador o quirúrgico dependiendo del tipo de pacientes. En el post se puede valorar qué tipo de tratamiento es el recomendable. La recuperación tras una rotura del tendón de Aquiles dependerá del tipo de tratamiento. |
Dr M BallesterTraumatólogo especialista en pie y tobillo y Sport Medicine. Archives
Enero 2024
Categories
Todo
|
- Inicio
- Blog
- Problemas del pie
- Especialista en pie y tobillo
- Orthopedic surgeon in Barcelona
- Contacto
- Fellowship formación en Pie y Tobillo Sports Medicine
- Fellowship Foot and Ankle and Sports medicine
- Politica de cookies
- Politica de privacidad
- FootInnovate
- FORMACION ESPECIALIZADA PIE TOBILLO
- FootExperts FootPills
- Fellowship in Arthroscopy and Sports Medicine
- Curso residentes pie y tobillo
|
Ahora puedes hacer tu consulta
ONLINE sin desplazarte |


 Canal RSS
Canal RSS

