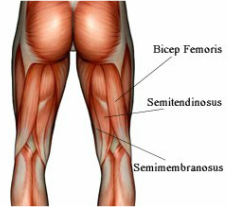
Dr BallesterEspecialista en Traumatología deportiva y problema en el Pie y Tobillo. La rotura muscular de los isquiotibiales precisa de un tratamiento específico para la completa recuperaciónROTURA MUSCULAR DE LOS ISQUIOTIBIALES. La musculatura isquiotibial se encuentra en la zona posterior del muslo y está formada por tres músculos o grupos musculares potentes, estos músculos de la zona posterior son: El bíceps femoral, el semimembranoso y el semitendinoso. Estos grupos de músculos se insertan desde el hueso del isquion de la pelvis hasta la rodilla. La función principal de estos músculos es la flexión de la rodilla y la extensión de la cadera. Esta rotura rotura muscular es una de las causas más frecuente de parada deportiva en los atletas. La rotura muscular se produce por una microdesgarros en la zona muscular o por una lesión en la inserción tendinosa sobre el hueso isquion. Las lesiones miotendinosas que afectan a la musculatura de los isquios se dividen en: -Rotura muscular por fatiga muscular o extensión forzada de la rodilla. Es la lesión más frecuente. -Lesión o tendinopatía de la inserción proximal que afecta a la parte tendinosa que se inserta en la tuberosidad isquiática. -Rotura por arrancamiento de la inserción proximal. La Rotura muscular de los isquiotibiales Los músculos isquiotibiales tienen la función de flexionar la rodilla. En deportistas como corredores o saltadores o en actividades que precisen arrancar y parar rápidamente como el fútbol, los músculos isquiotibiales tienen una gran funcionalidad. Cuando el músculo se sobrecarga de forma considerable, se puede producir la rotura muscular o lesión miotendinosa. Los isquiotibiales también se pueden lesionar en caso de extensión forzada de la rodilla, lo que crea una distensión máxima de las fibras musculares hasta que se rompen. El principal músculo del grupo que se rompe es el bíceps femoral. En resumen las lesiones musculares se pueden producir por sobrecarga muscular o por contracción forzada del mismo. Las causas más importantes de rotura o lesión miotendinosa son: -No calentar antes de hacer ejercicio. -Desequilibrio muscular entre los isquiotibiales y el cuádriceps, en caso de tener un cuádriceps muy fuerte, la pelvis se inclina a anterior y tensa constantemente los isquiotibiales. -Tener una músculatura glútea débil, los músculos glúteos son importante para estabilizar la pelvis y trabajan en conjunto con los isquiotibiales, sin no tienen un buen tono muscular, se puede producir una sobrecarga muscular de los isquiotibiales. - La fatiga muscular hace que el músculo sea menos capaz de absorber la energía y tiene más posibilidades de rotura o lesión. Diagnóstico de la rotura muscular. La rotura o lesión miotendinosa produce un dolor agudo a nivel de la parte de detrás de la pierna durante el la actividad deportiva. Este dolor obliga a parar la actividad completamente. El diagnóstico de la rotura muscular es principalmente clínico: Dolor en la zona posterior del muslo que incrementa con la palpación y la flexión forzada de la rodilla. Dolor con la extensión máxima de la rodilla. La ecografía muscular y la resonancia magnética confirman el diagnóstico de la rotura muscular de los isquiotibiales y evalúan qué músculo está afectado y la extensión que presenta la rotura. Se recomienda realizar una de estas pruebas para valorar la lesión y saber el tiempo de recuperación esperado. La resonancia magnética tiene más sensibilidad diagnóstica Tratamiento de la rotura muscular de los isquios. El tratamiento específico de la lesión muscular depende de la localización y el tipo de rotura. En el caso de roturas de la inserción proximal, en muchas ocasiones es necesario valorar una cirugía. En las roturas más frecuentes de la zona media de la parte muscular el tratamiento siempre es conservador o mediante una recuperación específica. A continuación se especifica el tratamento de la rotura muscular. El tratamiento de la fase aguda inicial de las rotura muscular: Se recomienda el siguiente tratamiento: -Reposo de la actividad, es incluso recomendable el uso de muletas los primeros días si el dolor es muy importante. -Hielo o cremas analgésicas en la zona posterior del muslo para desinflamar la zona - Analgesia oral los primeros días para calmar el dolor producido por la rotura muscular. Tratamiento de la fase subaguda comprende los 7-10 primeros días. El dolor progresivamente va disminuyendo y se pueden realizar con más comodidad las actividades diarias. A partir de los 15 días se aconseja empezar actividad física como bicicleta o natación así como estiramientos suaves de los isquiotibiales. No se aconseja realizar actividades físicas explosivas como correr o saltar. Es importante no parar la actividad física para evitar la atrofia muscular, factor que puede alargar la recuperación final A partir de las 4-5 semanas, se considera que la rotura ha cicatrizado, a excepción de grandes roturas con importante hematoma, que se puede alargar unas semanas más. Se permite iniciar la carrera el salto etc.. En este vídeo podéis ver las fases de recuperación de la rotura muscular de los isquios. Una de los aspectos importantes en el tratamiento de las roturas musculares, es la prevención de las futuras roturas lo que nos puede mejorar el resultado final. Es recomendable realizar una rutina de estiramientos para prevenir rotura muscular de los isquiotibiales. Tambien se recomienda una pauta de fortalecimiento global de los diferentes músculos que conforman la pierna.
4 Comentarios
|
Dr M BallesterTraumatólogo especialista en pie y tobillo y Sport Medicine. Archives
Enero 2024
Categories
Todo
|
- Inicio
- Blog
- Problemas del pie
- Especialista en pie y tobillo
- Orthopedic surgeon in Barcelona
- Contacto
- Fellowship formación en Pie y Tobillo Sports Medicine
- Fellowship Foot and Ankle and Sports medicine
- Politica de cookies
- Politica de privacidad
- FootInnovate
- FORMACION ESPECIALIZADA PIE TOBILLO
- FootExperts FootPills
- Fellowship in Arthroscopy and Sports Medicine
- Curso residentes pie y tobillo
|
Ahora puedes hacer tu consulta
ONLINE sin desplazarte |


 Canal RSS
Canal RSS

