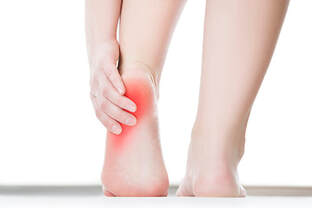
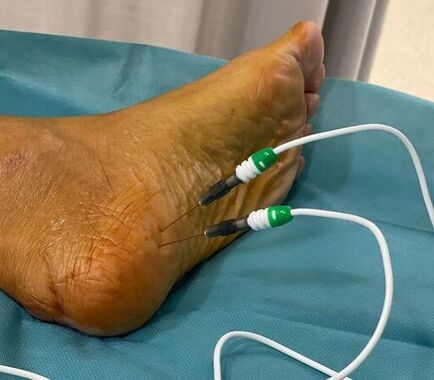
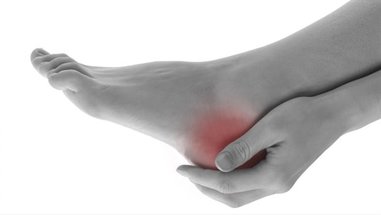
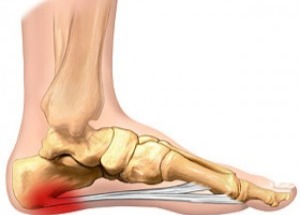
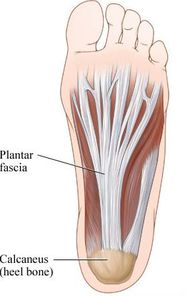
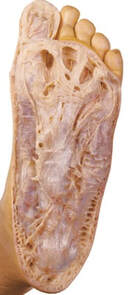
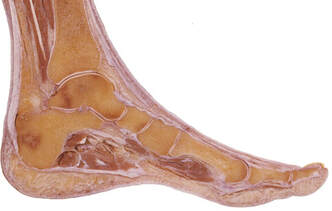
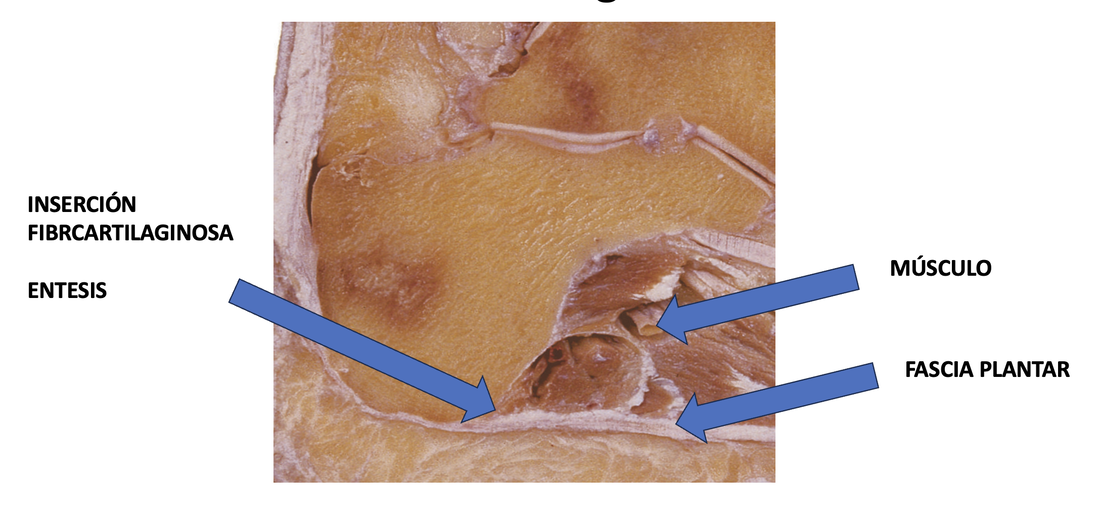
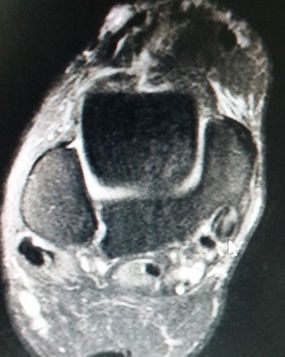
La cirugía de la fascitis plantar crónica permite mejorar el dolor persistente en el talón con una rápida recuperación de la persona. Los resultados son muy buenos a nivel de regreso a las actividades previas.¿Qué es la fascitis plantar crónica y qué tratamientos existen? La fascitis plantar crónica es una forma prolongada y recurrente de fascitis plantar, una condición que implica la inflamación de la fascia plantar, una banda gruesa de tejido que se extiende a lo largo de la parte inferior del pie, conectando el talón con los dedos. La fascitis plantar crónica de esta afección se caracteriza por un dolor persistente y una inflamación que dura varios meses o incluso años, a menudo después de que los intentos iniciales de tratamiento habituales no hayan logrado resolver completamente el problema. ¿Cuánto tiempo puede durar la fascitis plantar? La fascitis plantar habitualmente tiene una duración de 1 a 3 meses y en el 80% de los casos acaba resolviendo el dolor. En un 20 % de los casos este dolor no mejora tras estos 3 o 4 meses iniciales después de realizar los tratamientos habituales para la fascitis plantar. Esto es lo que denominamos fascitis plantar crónica. Es decir un dolor en el talón de meses de evolución que no ha mejorado tras varios tratamientos iniciales. Diagnóstico de la fascitis plantar crónica Es importante realizar un correcto diagnóstico de la fascitis plantar crónica ya que en algunos casos el dolor del talón puede no ser debido al problema de la fascia plantar. Es necesario pruebas de imagen para valorar bien la fascia plantar y las estructuras de alrededor. En este post podéis tener más información sobre el diagnóstico de la fascitis plantar. En estos post también tendreis información sobre otras causas de dolor en el talón. ¿Cuándo hay que operar la fascitis plantar? La fascitis plantar crónica hay que operar una vez se han realizado todos los tratamientos llamados conservadores y sin clara mejora del dolor. Se recomienda realizar infiltraciones en la fascia plantar, ondas de choque e incluso radiofrecuencia o rizolisis en la zona de la fascia plantar. Todos estos son tratamientos que han demostrado muy buenos resultados para la mejora del dolor Si todo esto no ha mejorado se recomienda la cirugía de la fascitis plantar, que tiene como objetivo mejorar la elasticidad de las fibras y la reparción de la inserción de la fascis en el calcáneo. ¿Cómo es la cirugía de fascitis plantar?
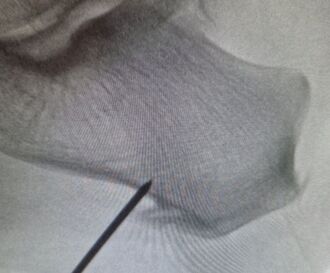
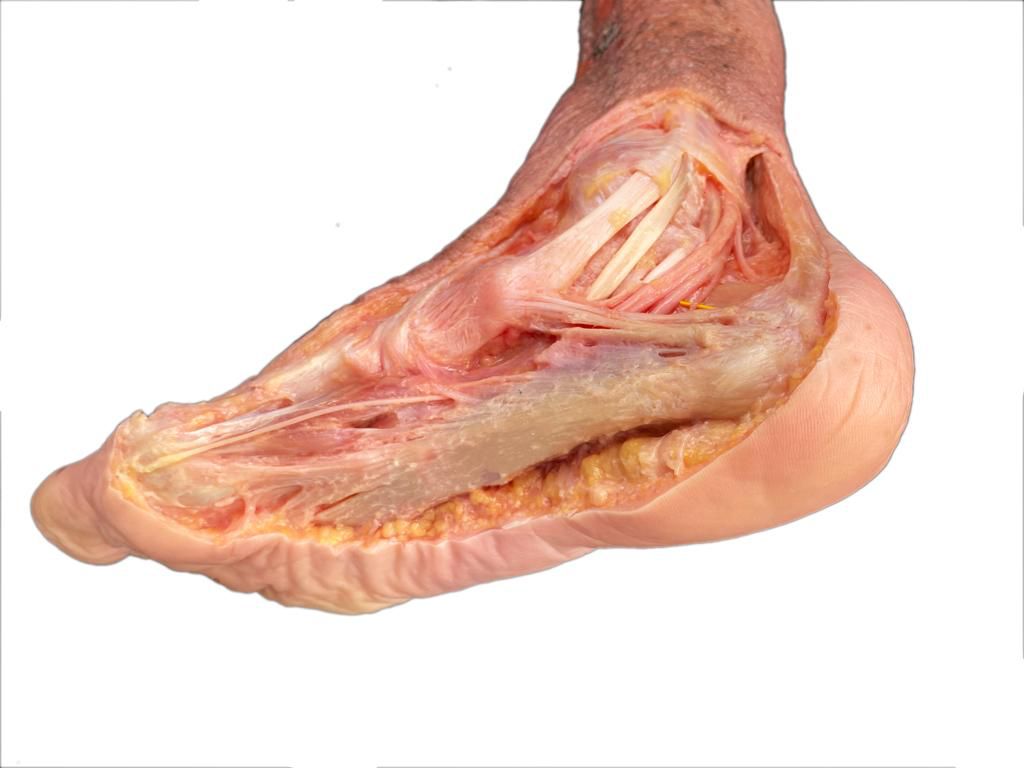
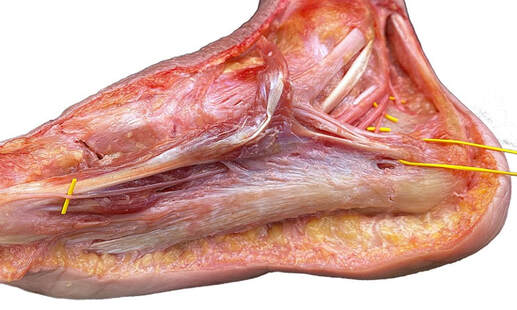
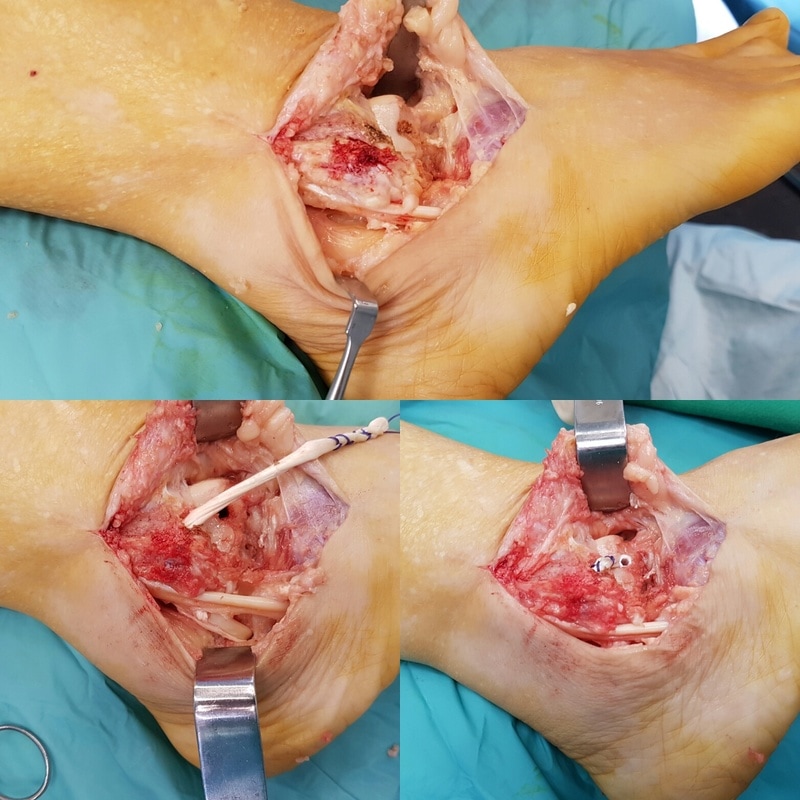
Existen varias técnicas para el tratamiento quirúrgico de la fascitis plantar. Todas tiene el objetivo de disminuir la tensión en la zona donde se inserta la fascia en el hueso calcáneo, es decir en la zona de la unión fascia tendón y mejorar el tejido de la fascia plantar. Hemos realizado múltiples cirugías de la fascia plantar los mejores resultados los hemos conseguido mediante lo que llamamos la técnica de la fasciotomía longitudinal de la fascia junto con perforaciones óseas en el calcáneo. ¿Cómo se realiza la cirugía de la fasciotomía longitudinal de la fascia plantar? Este tipo de cirugía se realiza mediante técnicas percutáneas mediante ecografía o radioscopia o endoscopia y consigue realizar unos cortes en dirección de los dedos a nivel de la fascia plantar. En el mismo acto se realizan una microperforaciones en el hueso calcáneo con el objetivo que las células madre de hueso permitan una recuperación del tejido de la fascia plantar. ¿Es necesario sacar el espolón en la cirugía de la fascitis plantar crónica? El espolón calcáneo o pico que se visualiza en la zona del talón en las personas con fascitis plantar es una consecuencia y no una causa del dolor de la fascitis, No es necesario realizar una extracción o retirada del espolón ya que la causa del dolor no es en esta zona pero si en la zona de la unión de la fascia con el hueso. ¿Cuánto tiempo tarda la recuperación de una cirugía de espolón? La cirugía de la fascitis plantar crónica mediante la fasciotomia longitudinal con perforaciones óseas es una cirugía mínimamente invasiva que permite una rápida recuperación postoperatoria. Es una cirugia sin ingreso Requiere una anestésia local solo de la zona del pie. La persona sale caminado tras el procedimiento con el uso de una muleta. La recuperación para realizar las actividades habituales es de una semana aproximadamente. Es frecuente que la personas mejore el dolor con un tiempo de 1 a 3 meses de forma progresiva.
3 Comentarios
Existen diferentes tratamientos para mejorar la fascitis plantar crónica y poder mejorar el dolor y poder realizar las actividades normales. |
Dr M BallesterTraumatólogo especialista en pie y tobillo y Sport Medicine. Archives
Enero 2024
Categories
Todo
|
- Inicio
- Blog
- Problemas del pie
- Especialista en pie y tobillo
- Orthopedic surgeon in Barcelona
- Contacto
- Fellowship formación en Pie y Tobillo Sports Medicine
- Fellowship Foot and Ankle and Sports medicine
- Politica de cookies
- Politica de privacidad
- FootInnovate
- FORMACION ESPECIALIZADA PIE TOBILLO
- FootExperts FootPills
- Fellowship in Arthroscopy and Sports Medicine
- Curso residentes pie y tobillo
|
Ahora puedes hacer tu consulta
ONLINE sin desplazarte |




 Canal RSS
Canal RSS

