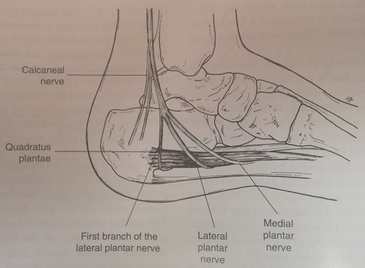
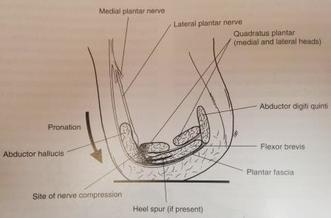
El dolor complejo regional o distrófia simpático refleja del pie y tobillo es una enfermedad que puede alterar mucho la función del pie y tobillo y convertirse en un problema crónico. Existen muchos tratamientos que pueden ayudar.Una de las causas de dolor crónico en el pie y tobillo es lo que se llama dolor complejo regional o distrofia simpático refleja. Se trata de una causa poco frecuente de dolor crónico y que puede afectar a pacientes que ha sido operados o que han padecido un traumatismo en el pie o en el tobillo. El síntoma principal que explican las personas son el dolor intenso y desmesurado o edema crónico. El dolor y inflamación del pie se cronifica durante mucho tempo y acaba afectando a la persona a nivel de función y psicológico. Causas del dolor complejo regional o distrofia simpático refleja ( SDRC ) en el pie y tobillo. No se conocen las causas específicas que pueden causar este tipo de dolor. El origen de dolor complejo es diverso, se produce una activación del sistema nervioso simpático lo que produce los principales problemas de dolor complejo regional. Por lo tanto la causa principal de la distrofia simpático refleja es una alteración o disfunción de los nervios. Existen dos tipos clínicos o formas de dolor complejo regional o distrofia simpático refleja: El tipo 1 se produce tras una lesión, traumatismo menor o una cirugía como en el hallux valgus,. El tipo 2 se produce tras una lesión en un nervio. Causas del dolor complejo regional o distrofia simpático refleja: Se produce una alteración del funcionamiento de los nervios periféricos que forman el sistema nervioso simpático. Existen dos sistemas nerviosos que regulan los organos y estructuras periféricas. El sistema simpático y su antagónico el sistema parasimpático. Si una persona por ejemplo está nerviosa se activa el sistema simpático que produce una taquicardia, una sudoración etc.. en cambio si estamos relajados se activa el sistema parasimpático que produce una bradicardia, una relajación etc... Los dos sistemas están muy bien coordinados a nivel central en el encéfalo. La causa del dolor complejo regional es por una alteración del funcionamiento del sistema simpático que funciona a nivel autónomo sin regulación por el sistema. El sistema simpático activado produce una vasodilatación de los pequeños vasos de la zona y de las glándulas sudoríparas. Síntomas del dolor complejo regional o distrofia simpático refleja: Los síntomas se asocian a la activación del sistema simpático. Habitualmente se pueden diferenciar 3 fases del dolor crónico. La fase aguda puede durar 3 meses y los principales síntomas son el dolor intenso fuera de lo frecuente, el eritema o enrojecimiento en el pie y tobillo y la inflamación importante de la zona. En ocasiones se puede producir un incremento del vello o de las uñas. En muchas ocasiones tras una cirugía de juanete se puede producir una persistencia del edema y enrojecimiento que puede ser un dolor complejo. La fase distrófica se produce entre los 3 y 9 meses. Se caracteriza por una mejora de los síntomas inflamatorios, menos edema, menos enrojecimiento e incluso menos dolor, pero se produce una rigidez de las articulaciones. Fase atrófica, se produce sobre los 10 o 12 meses. Los síntomas inflamatorios se mejora mucho pero se produce un atrofia de la parte muscular y de la piel. La rigidez de las articulaciones es constante. Diagnóstico del dolor complejo regional o distrofia simpático refleja en el pie y tobillo.
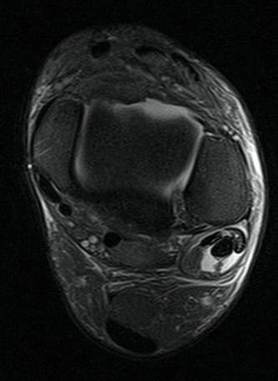
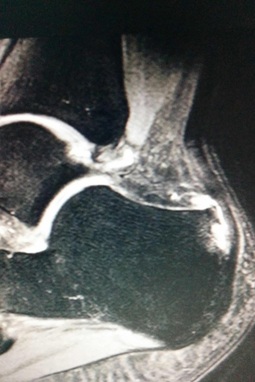
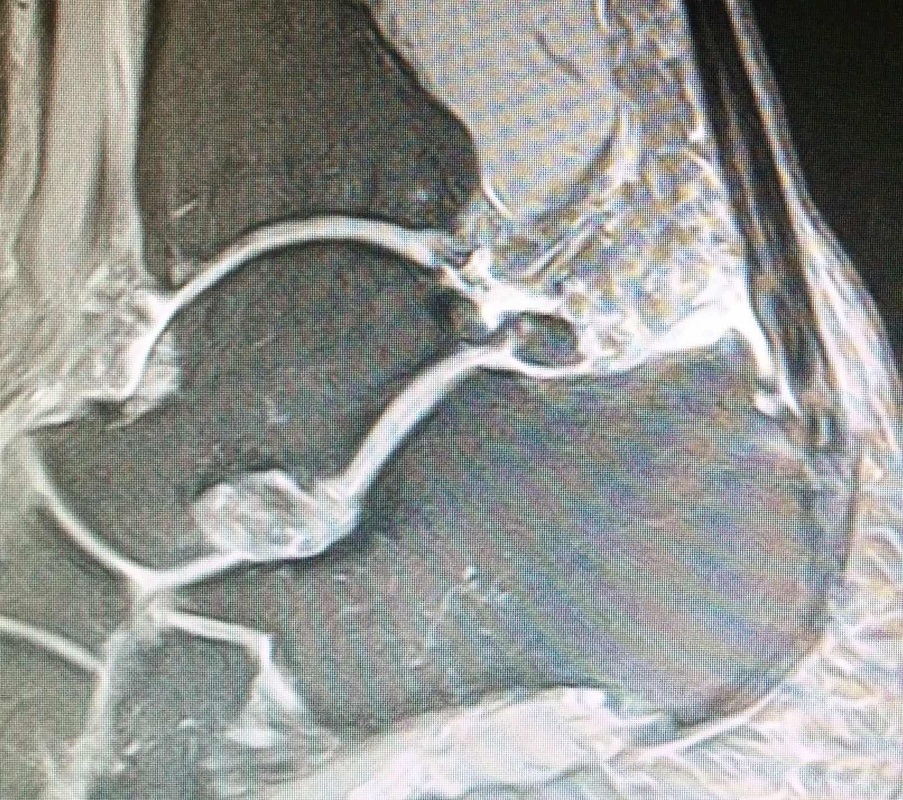
El diagnóstico del dolor crónico es principalmente clínico mediante la historia que explica el paciente y la exploración del pie y tobillo. Existen una serie de criterios que ayudan al diagnóstico. Se han de complir 4 para que el diagnóstico sea certero. 1. Dolor e hipersensibilidad 2. Signos o síntomas de vasodilatación como eritema, enrojecimiento, piel caliente. 3. Edema o inflamación en el pie y tobillo 4. Cambios a nivel de la pie y/o las uñas Para la confirmación del diagnóstico de dolor complejo regional en el pie y tobillo se puede realizar una resonancia magnética o una gammagrafía. La resonancia mostrará edemas óseos parcheados o difusos en los huesos del pie. La gammagrafia mostrará captación en la zona del pie o tobillo. Es importante destacar que el diagnóstico es principalmente mediante la exploración y la historia que explica el paciente. En ocasiones tenemos que valorar bien resultados en las pruebas de posibles síndrome de dolor complejo regional. Tratamiento del dolor complejo regional o distrofia simpático refleja en el pie y tobillo. El tratamiento del dolor crónico se basa en múltiples opciones que se recomiendan realizar a la vez. Tratamiento farmacológico: Se recomienda iniciar un tratamiento analgésico para mejorar el dolor que presenta la persona que este síndrome. Antiiflamatorios y tratamiento con derivado de los opiacios es la mejor recomendación para la mejora del dolor. También se recomienda el tratamiento con lyrica o gabapentina para mejorar el funcionamiento del sistema nervioso simpático. El tratamiento mediante vitamina C y Vitamina D ha demostrado buenos resultados para la mejora de los síntomas del dolor complejo regional. Tratamiento mediante fisioterapia o rehabilitación. Es importante realizar un tratamiento con fisioterpia en el pie y tobillo para evitar la rigidez de las articulaciones con la aparición del dolor complejo regional. Una actividad contínua mejora la movilidad global y evita la rigidez. Tratamiento mediante infiltraciones o terapia neural Uno de los tratamientos que puede mejorar el dolor, es la terapia neural o infiltraciones de anestésicos en la zona del pie y tobillo. Existen otros muchos tratamientos que han demostrado mejora de los síntomas del dolor crónico como la magnetoterapia, las corriente, etc.. Es importante también realizar un tratamiento de los síntomas depresivos que puede producir un dolor crónico de estas caraterísticas.
1 Comentario
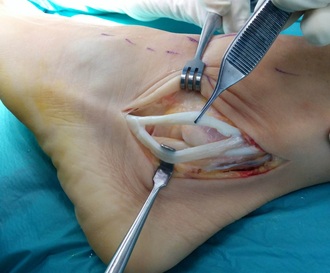
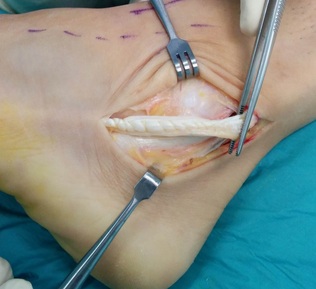
La rotura de los tendones peroneos es una lesión importante del tobillo que se produce habitualmente después de una entorsis o esguince del tobillo. Precisa un tratamiento preciso.Provoca dolor contínuo en la parte lateral del tobillo. |
Dr M BallesterTraumatólogo especialista en pie y tobillo y Sport Medicine. Archives
Enero 2024
Categories
Todo
|
- Inicio
- Blog
- Problemas del pie
- Especialista en pie y tobillo
- Orthopedic surgeon in Barcelona
- Contacto
- Fellowship formación en Pie y Tobillo Sports Medicine
- Fellowship Foot and Ankle and Sports medicine
- Politica de cookies
- Politica de privacidad
- WALANT curso
- FootInnovate
- FORMACION ESPECIALIZADA PIE TOBILLO
- FootExperts FootPills
- Fellowship in Arthroscopy and Sports Medicine
|
Ahora puedes hacer tu consulta
ONLINE sin desplazarte |

 Canal RSS
Canal RSS

